
Foto: Adobe Stock
“I primi due pazienti affetti da epilessia che hanno ricevuto una terapia sperimentale a base di cellule staminali hanno registrato una riduzione quasi completa delle crisi un anno dopo il trattamento, secondo i primi risultati della sperimentazione”. La notizia è apparsa qualche settimana fa sul Guardian e non può non catturare l’attenzione di chi soffre della patologia o ha un familiare o un amico che ne è affetto. E non si pensi che un’eventualità simile sia così rara: se la nostra cerchia di conoscenze comprende almeno cento persone, ebbene è molto probabile che una di queste abbia a che fare con la malattia. Le staminali, dunque, potrebbero essere un’ulteriore possibilità terapeutica per pazienti farmacoresistenti che soffrono di epilessia?
L’argomento è stato discusso durante il convegno annuale dell'International Society for Stem Cell Research di giugno a Boston, nel corso del quale sono stati presentati i primi risultati di un trial clinico iniziato negli Stati Uniti. La sperimentazione prevede la somministrazione intracerebrale di neuroni derivati da staminali pluripotenti umane: si tratta più nello specifico di interneuroni che secernono il neurotrasmettitore inibitorio acido gamma-aminobutirrico (Gaba), sviluppati per ridurre l’attività elettrica anomala all’origine delle crisi, bloccandone in questo modo l’azione patologica.
Partendo dal presupposto che, in ogni caso, la sperimentazione su due pazienti non è assolutamente indicativa dell’efficacia e della sicurezza di un farmaco, per avere un parere specialistico sull’impiego delle staminali nel trattamento dell’epilessia, ci siamo rivolti a Laura Tassi, presidente della Lega italiana contro l’epilessia (Lice) e dirigente presso il Centro Munari chirurgia dell’epilessia e del Parkinson dell'Ospedale Niguarda di Milano. Con la neurologa ci siamo soffermati poi sulle terapie oggi disponibili per la cura dell’epilessia, dai farmaci alla chirurgia, fino alle cosiddette tecniche palliative.
Intervista completa a Laura Tassi, presidente Lice. Servizio di Monica Panetto, montaggio di Barbara Paknazar
Staminali in epilessia? Non ancora
“Le cellule staminali sono già state utilizzate in passato, e continuano a esserlo, nella sperimentazione di terapie per malattie neurologiche, demenze, morbo di Parkinson e altre patologie degenerative, per pazienti con lesione midollare, paraplegici o tetraplegici. Nell'epilessia quelli descritti sono i primi piccoli passi, perché l’impiego è molto complicato”. Spiega Tassi: “Usare le staminali potrebbe essere una buona idea, se consideriamo l'epilessia causata da una degenerazione del cervello, ma questo è vero solo nell’1-2% dei casi. Al momento non esiste alcuna pubblicazione scientifica sul trattamento dell’epilessia con cellule staminali. È molto difficile capire come sia possibile far differenziare le cellule, ma soprattutto come farle interagire con le altre all’interno del sistema nervoso centrale, e come le staminali differenziate possano far tacere le cellule che invece sono responsabili delle crisi. Verosimilmente si tratta di una possibile prospettiva futura, ma quelli presentati al congresso di Boston sono i primi due casi segnalati, quindi direi che è essenziale essere prudenti e aspettare altri risultati”.
Ad oggi dunque le cellule staminali non costituiscono una possibilità terapeutica per chi soffre di epilessia, ma i trattamenti disponibili sono molti altri.
L’importanza di una diagnosi corretta prima della terapia
Prima di definire la cura da seguire è fondamentale una corretta e completa diagnosi clinica in centri specializzati, dato che non esiste un esame specifico in grado di stabilire se un paziente soffra o meno della patologia. Serve, dunque, inquadrare innanzitutto il tipo di epilessia da cui la persona è affetta: “Le crisi sono dei cortocircuiti dei nostri neuroni – spiega la neurologa –, che si possono manifestare in modo completamente diverso tra loro: si possono verificare assenze nei bambini, di lieve entità, in cui si assiste semplicemente a un incantamento di tre, quattro secondi; si possono avere crisi focali che nascono cioè in una parte ben determinate del cervello, e dunque i sintomi dipendono dal ruolo svolto dall’area cerebrale interessata. Infine ci sono le crisi generalizzate, che spaventano l'immaginario collettivo: in questo caso la scarica colpisce tutto il cervello e provoca caduta a terra, irrigidimento, scosse muscolari, bava alla bocca”. È importante poi stabilire la causa che sta alla base della malattia (una malformazione, un tumore, un trauma pregresso), bisogna capire se si tratta di una malattia genetica o metabolica. Solo poi, sulla base di queste informazioni, si definisce il trattamento da seguire.
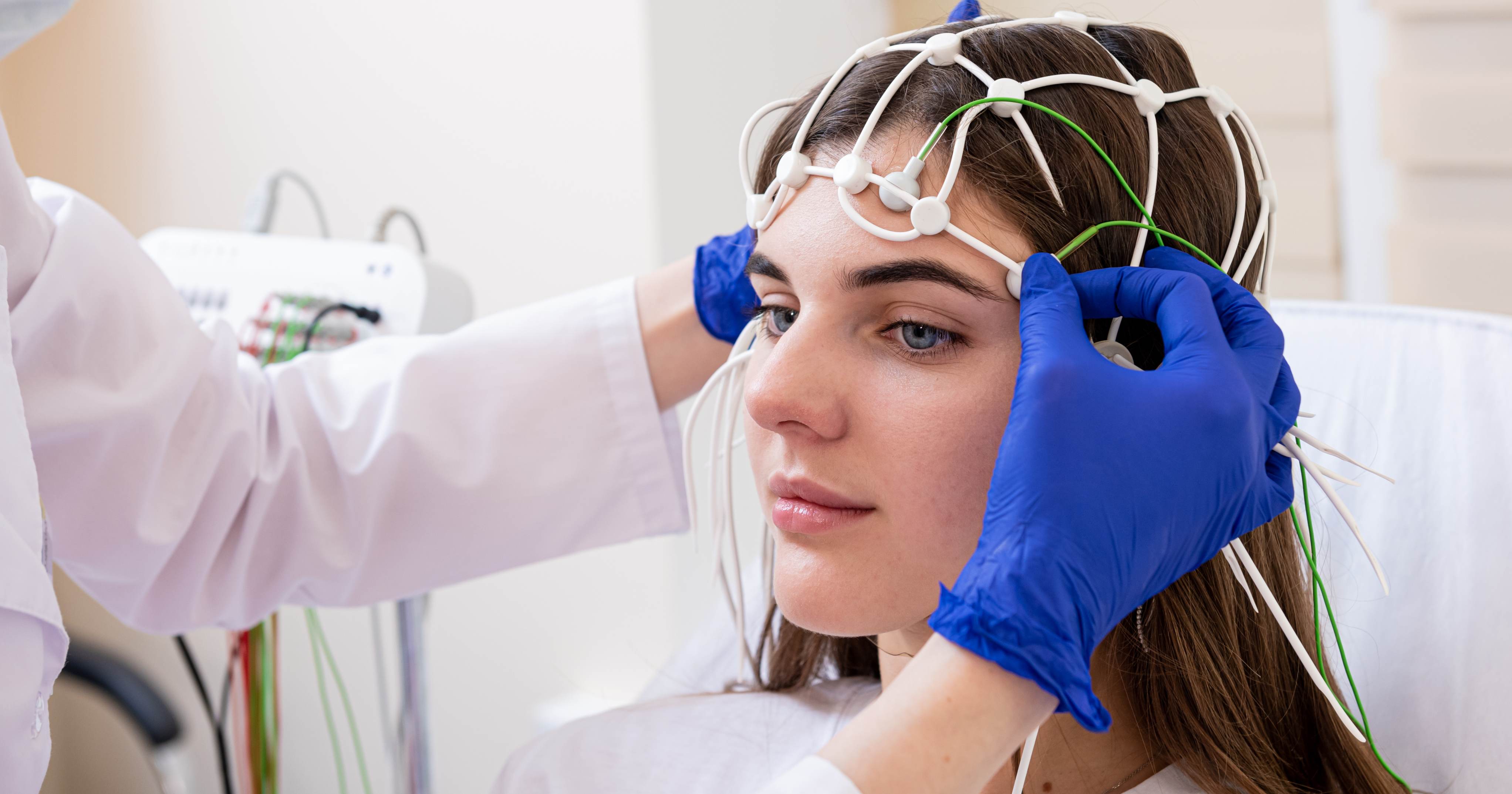
Elettroencefalogramma. Foto: Adobe Stock
Scegliere con oculatezza i farmaci
“Ad oggi abbiamo a disposizione più di 30 farmaci”. Sono disponibili medicinali con diversi meccanismi d’azione, tra questi per esempio i sodio-agonisti, i sodio-bloccanti, le benzodiazepine, i barbiturici, altri ancora agiscono sui recettori Ampa. “Una volta inquadrato il tipo di epilessia e le cause, la terapia va differenziata secondo il genere, l'età, la presenza di altre malattie, e di altre terapie. Il medico pertanto deve avere una conoscenza altamente specifica della patologia per la scelta della cura. Il farmaco deve essere assunto regolarmente tutti i giorni, generalmente un paio di volte al giorno (ma ci sono farmaci che possono essere presi anche una sola volta)”.
Come tutti i medicinali anche quelli per l’epilessia possono dare effetti collaterali, con ripercussioni per esempio sul fegato, sui reni, sul sistema ormonale. Nelle donne possono causare ovaio policistico, ridotta fertilità, irregolarità mestruale; talvolta impotenza negli uomini. “I farmaci devono essere scelti con grande oculatezza se la donna con epilessia intende avere un figlio, per esempio, perché la maggior parte possono avere effetti teratogeni, ce ne sono molto pochi che possono essere utilizzati senza rischi in corso di gravidanza”.
Tassi si sofferma in particolare sui pazienti più piccoli: “Ancora più importante, soprattutto nella popolazione pediatrica, è l'effetto sul sistema cognitivo: quasi tutti possono dare sonnolenza, e una riduzione dell'attenzione e della concentrazione. Di conseguenza per gli studenti che li assumono può essere più difficile avere un percorso di studi lineare. Diventa ancora più complesso se il tipo di epilessia porta anche a un ritardo cognitivo”.
Quando sospendere la terapia?
Tassi spiega che l'epilessia è una malattia cronica, per cui la scomparsa delle crisi avviene estremamente di rado. “Ci sono poche epilessie, definite benigne o self limited, che con lo sviluppo puberale teoricamente possono scomparire: questa è l'unica circostanza in cui siamo autorizzati a ridurre e poi a sospendere la terapia, sapendo di avere ampie possibilità di risoluzione delle crisi. In tutti gli altri casi, trascorso almeno un paio di anni senza crisi, si può tentare di sospendere o ridurre la terapia, tenendo conto però che a seconda delle varie sindromi ci può essere una possibilità di ricomparsa delle crisi estremamente elevata, che può arrivare anche al 90%, e in questi casi in genere insieme con il paziente si decide di non sospendere i farmaci. Nella maggioranza dei casi la terapia viene mantenuta a vita”.
Foto: Adobe Stock
Pazienti farmacoresistenti: chirurgia dell’epilessia e tecniche palliative
Purtroppo ci sono anche pazienti che non rispondono alle cure: “Pur con la quantità di farmaci a disposizione, il 30% dei pazienti con epilessia è farmacoresistente e quindi nonostante la terapia continua ad avere crisi”. Un paziente viene considerato farmacoresistente quando, pur avendo provato ad assumere al massimo livello terapeutico tollerato almeno due farmaci maggiori indicati per il tipo di epilessia da cui è affetto, non è sensibile alla cura. In questi casi vengono tentate almeno tre, quattro terapie, ma la probabilità che il soggetto veda scomparire le crisi è molto bassa, nello specifico del 3%.
Per i pazienti che presentano un’epilessia focale, un’ulteriore possibilità da valutare è l’intervento chirurgico con cui il medico asporta la parte malata della corteccia cerebrale. Si tratta certamente di un percorso che può spaventare, anche per i rischi connessi, ma i vantaggi che ne derivano sono importanti, specie se si considera che nel 70% dei casi l’intervento porta alla scomparsa delle crisi. “La corteccia cerebrale all’origine delle crisi – argomenta la neurologa – è di per sé malata, quindi non esplica più le sue funzioni. Intorno però c'è una corteccia che deve essere risparmiata, pertanto il chirurgo che esegue l'intervento deve essere estremamente esperto. Ci sono rischi di avere infezioni o emorragie che possono causare danni nelle regioni vicine a quella in cui viene effettuato l'intervento. Tuttavia si tratta di rischi estremamente bassi, in genere circa dell'1% che è una percentuale inferiore a quella che ha il paziente di farsi del male o di trovarsi in una situazione critica, se dovesse avere una crisi”.
Non manca qualche nota dolente. “A fronte di 5.000-6.000 pazienti in Italia che potrebbero essere sottoposti a intervento chirurgico, oggi ne vengono operati quasi 300, quindi una quantità estremamente bassa: ciò perché ci sono pochi centri di chirurgia dell'epilessia, pochi hanno a disposizione strumenti per condurre indagini invasive, eseguite cioè con elettrodi inseriti all'interno del cervello che registrano con esattezza dove nascono le crisi. Ne derivano lunghissime liste d'attesa e pochi pazienti sono sottoposti a intervento chirurgico”.
Esistono, infine, le cosiddette tecniche palliative con cui non si cerca la guarigione, quanto piuttosto un alleggerimento dei sintomi e dunque una riduzione delle crisi. “La dieta chetogenica per esempio – spiega Tassi – utilizza una elevata quantità di proteine, aumenta il numero dei chetoni nel sangue, cambia il metabolismo del cervello e dunque può essere efficace in alcuni tipi di epilessia molto gravi. La stimolazione del nervo vago riduce l'eccitabilità cerebrale e quindi il numero delle crisi, e lo stesso vale per la stimolazione cerebrale profonda”.




