Terzo appuntamento del ciclo Aspettando Genova – L’Onda Covid: capire per reagire, una serie di interviste dedicate al tema del nuovo coronavirus, condotta dalla redazione de Il Bo Live in occasione della diciottesima edizione del Festival della Scienza, uno dei più importanti eventi di divulgazione scientifica al mondo, che si terrà nel capoluogo ligure dal 22 ottobre al primo novembre.
Durante ognuno degli approfondimenti, concepiti come un percorso di avvicinamento al festival, saranno toccati vari aspetti legati all’infezione da Sars-CoV-2 , per cercare di fare il punto sulle conoscenze finora acquisite con la guida dei nostri ospiti. Le interviste andranno ad arricchire un archivio con più di 200 articoli che Il Bo Live ha pubblicato dall’inizio dell’emergenza.
Dopo Paolo Vineis dunque, professore di epidemiologia ambientale all'Imperial College di Londra, e Maria Rescigno professoressa di patologia generale e group leader dell’Unità di immunologia delle mucose e microbiota presso l’Humanitas Research Hospital, l’ospite del terzo appuntamento è Walter Ricciardi, con cui abbiamo affrontato i temi che riguardano la gestione e la prevenzione di una pandemia. Ricciardi è docente di Igiene e medicina preventiva all’università cattolica del Sacro cuore di Roma e autore di oltre 400 pubblicazioni su riviste nazionali ed internazionali. Attualmente è presidente della World Federation of Public Health Associations e del Mission Board for Cancer della Commissione europea. Walter Ricciardi è stato inoltre presidente dell'Istituto Superiore di Sanità dal 2015 al 2018 e oggi rappresenta l’Italia in seno al consiglio esecutivo dell’Organizzazione mondiale della Sanità, oltre che essere stato nominato consigliere scientifico del ministro della Salute per i rapporti con le istituzioni sanitarie internazionali per l'emergenza Covid-19.
Guarda l'intervista integrale a Walter Ricciardi. Servizio di Monica Panetto, montaggio di Barbara Paknazar
Con il professor Ricciardi abbiamo ripercorso i momenti più significativi e critici di questi ultimi mesi, dalla decisione di istituire il lockdown, dopo la dichiarazione dello stato di emergenza, alle attività di sorveglianza attiva e contact tracing messe in atto dal nostro Paese, con particolare attenzione all’impiego di tamponi nasofaringei e test rapidi, sui quali si è focalizzata l’attenzione nelle ultime settimane; abbiamo ragionato del rapporto Stato-Regioni e dell’importanza della medicina territoriale; abbiamo discusso di scuola, del significato di una corretta comunicazione e della polarizzazione del dibattito intorno al tema degli asintomatici. Di seguito ci soffermeremo su alcuni degli argomenti trattati da Ricciardi, rimandando alla videointervista per l’intervento integrale.
In Italia i primi casi di infezione da Sars-CoV-2 vengono registrati a gennaio: due turisti cinesi, provenienti da Wuhan, atterrati a Milano il 23 di quel mese, risultano positivi a Sars-CoV-2 e vengono ricoverati, fino alla loro completa guarigione, all’istituto nazionale per le malattie infettive “L. Spallanzani”. Il 18 febbraio si presenta all’ospedale di Codogno un trentottenne, primo paziente italiano identificato, che sarà ricoverato in terapia intensiva in condizioni gravi. Il 21 febbraio si ha notizia del primo decesso, un uomo di Vo’ ricoverato all’ospedale di Schiavonia. Seguono l’istituzione della zona rossa nel lodigiano e a Vo’, e a marzo, il blocco dell’intero Paese tra l’8 e l’11 dello stesso mese. Ripercorrendo quei momenti Ricciardi ricorda la difficoltà di far capire la potenziale gravità della situazione, con la conseguente necessità di prendere decisioni importanti. “La situazione all’inizio è stata sottovalutata, anche per un certo ritardo nella notifica dalle autorità cinesi”. L’Organizzazione mondiale della Sanità, inoltre, ventilava da tempo l’arrivo di una possibile pandemia, ma gli allarmi non sono stati considerati e tutti i Paesi sono stati presi alla sprovvista, osserva il consigliere ministeriale.
Il rapporto Stato-Regioni nella gestione della pandemia
Tutte le epidemie necessiterebbero di un coordinamento mondiale, e soprattutto una pandemia dato che si diffonde in tutto il globo contemporaneamente. Questo coordinamento, secondo Ricciardi, dovrebbe esistere a maggior ragione all’interno dei singoli Paesi. “Ciò in Italia non avviene, perché il nostro ordinamento, la nostra Costituzione prevede una co-partecipazione alla gestione della sanità: il ministero della Salute svolge ruoli di programmazione, di controllo, di determinazione dei livelli essenziali di assistenza e di finanziamento, mentre tutti gli altri compiti appartengono alle Regioni, quindi anche quelli operativi, esecutivi, organizzativi e gestionali”. Ricciardi sottolinea che, in caso di epidemia, il governo centrale può avocare a sé questi poteri. “Io avevo consigliato in questo senso sia il ministro che il presidente del consiglio. Però non è stata fatta questa scelta”. La scelta è stata quella di lavorare in collaborazione, anche se non sono mancati momenti di tensione. “Non c’è dubbio che alcune Regioni siano andate per la loro strada, nonostante le indicazioni centrali, e questo è il prezzo che si paga quando manca una catena unica di comando e di comunicazione. L’esempio più eclatante è stata la differenza tra Lombardia e Veneto, due Regioni vicine in cui i focolai epidemici sono più o meno partiti contemporaneamente: una, attraverso una strategia soprattutto di controllo dell’epidemia a livello territoriale, è riuscita a circoscrivere i focolai d’infezione, l’altra invece non vi è riuscita e l’epidemia è diventata nosocomiale”.
Walter Ricciardi entra poi più nel merito, sottolineando che ogni servizio sanitario deve essere caratterizzato da tre pilastri, e cioè la medicina generale, la medicina territoriale e l’ospedale, e questo indipendentemente dal fatto che si tratti di un servizio sanitario nazionale come il nostro, cioè pubblico, finanziato attraverso le tasse, gratuito al momento dell’uso, con la maggior parte degli erogatori pubblici, oppure un modello assicurativo-sociale cioè basato su erogatori privati con un ruolo limitato da parte dello Stato. L’ospedale è ben sviluppato in entrambi i modelli (più in quello assicurativo-sociale, perché i provider trovano più redditizia ovviamente la prestazione ospedaliera); ma in entrambi i modelli, “sia nella medicina generale che nella medicina territoriale, ci deve essere un meccanismo di assistenza primaria, che in larga parte nel nostro sistema è basata sui medici di medicina generale”. Se è solido soltanto uno dei tre pilastri e gli altri due sono deboli, sottolinea Ricciardi, l’epidemia dilaga. E questo avviene in tempi di focolai epidemici.
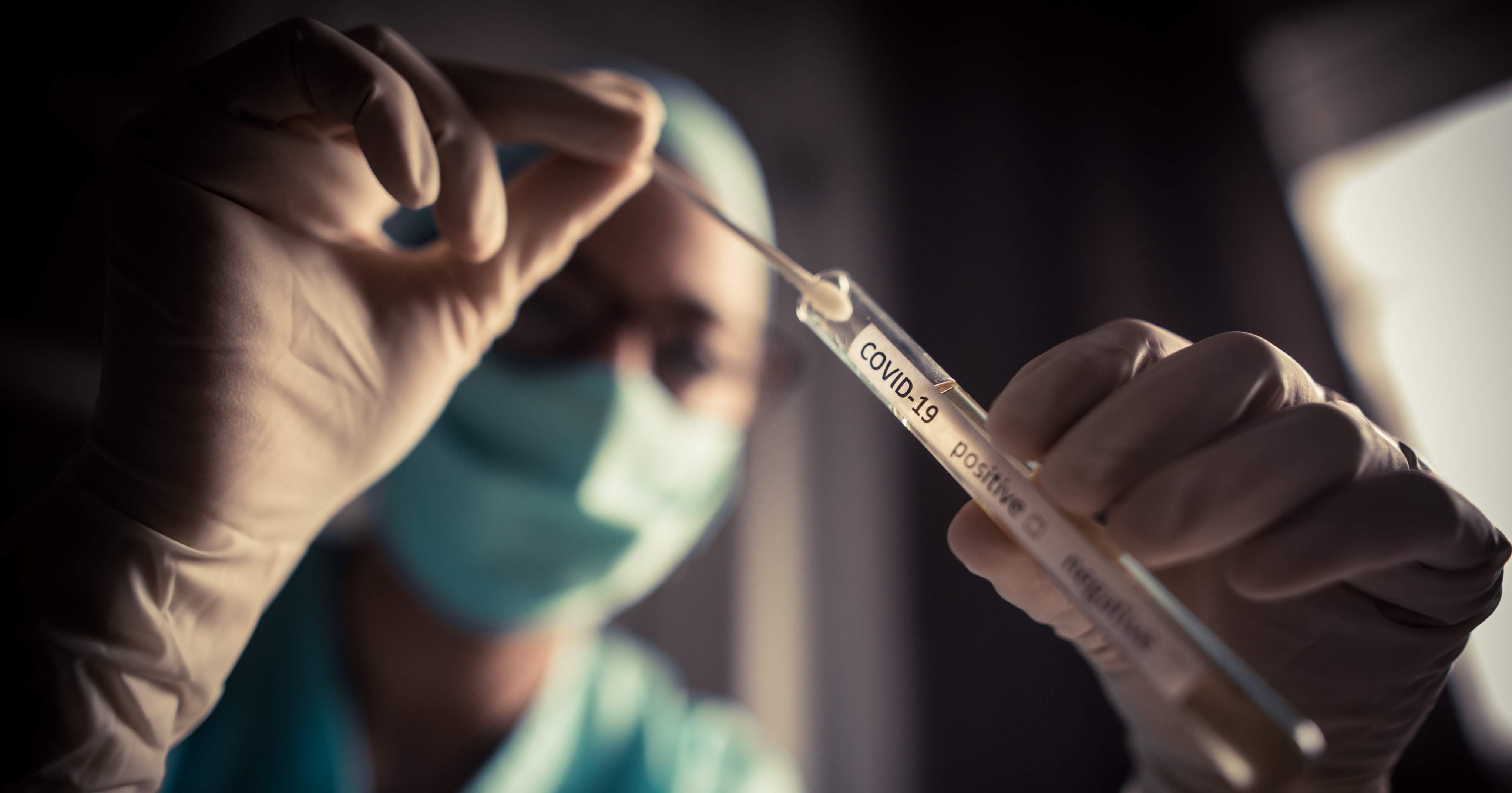
Test, tracciamento, trattamento
Rilevare, testare, isolare, trattare ogni caso di persona con infezione da Sars-CoV-2, tracciando ogni contatto. È la cosiddetta strategia delle tre T (trace, test, treat), la linea che l’Italia (guardando in modo particolare al modello coreano) ha adottato per ridurre il rischio di aumento dei contagi. Il numero di tamponi eseguiti quotidianamente sul nostro territorio è gradualmente cresciuto nel corso di questi ultimi mesi: dai circa 35.000 test di inizio aprile, sono state raggiunte punte di oltre 100.000 all’inizio di settembre. E, ora, si sta ragionando sulla possibilità di aumentare ulteriormente, e in modo significativo, la quantità di tamponi processata quotidianamente. “La strategia delle tre T è quella che indubbiamente funziona – sottolinea il consigliere ministeriale –. Ora, però, non bisogna esagerare con un allargamento indiscriminato e non basato sull’evidenza scientifica, perché alla fine questo provoca sprechi. Non abbiamo la possibilità di eseguire tamponi a tutti continuamente, per cui si impone la necessità di fare delle scelte. Non c’è dubbio, tuttavia, che l’allargamento del numero di coloro che devono essere tamponati è sicuramente una parte importante del lavoro futuro”.
Se finora la diagnosi di infezione da Sars-CoV-2 è stata effettuata dunque utilizzando il tampone nasofaringeo, nelle ultime settimane si sta ragionando anche sull’impiego di altre metodiche, come i test rapidi. “Sicuramente sono utili – sottolinea Ricciardi –, specie via via che migliorano in termini di sensibilità e specificità (e stanno migliorando sicuramente, dato che ci sono dei test che hanno raggiunto già buoni livelli). Non sono affidabili al 100% come il test molecolare, che rimane l’unico presidio diagnostico per accertare la positività dell’infezione, però possiedono una loro utilità e lo stiamo vedendo proprio nell’utilizzazione in ospedale per esempio, nei pronto soccorso, o negli aeroporti”. I test rapidi, secondo Ricciardi, possono essere utili dunque per lo screening, e per bloccare e identificare i super diffusori, soggetti che possiedono una carica virale molto elevata e che si è visto essere pericolosi per la diffusione dell’infezione. “Ritengo che i test rapidi non siano una alternativa ai tamponi nasofaringei, ma una importante integrazione in termini di strategia di controllo”.
Per le attività di contact tracing l’Italia si è affidata anche all’app Immuni, ma per ora solo poco più di cinque milioni di italiani (su una popolazione di 60 milioni) ne ha effettuato il download. Si tratta di uno strumento utile e da potenziare, secondo Ricciardi, dato che oggi il tracciamento viene condotto in larga parte con i dipartimenti di prevenzione, dunque con i medici di igiene e sanità pubblica in maniera manuale. Immuni consentirebbe invece di ottenere il risultato in maniera più rapida ed efficace, ma serve che un numero maggiore di persone scarichi l’app, specie in vista della stagione autunnale e dell’avvio del nuovo anno scolastico.

La comunicazione della pandemia
In questi mesi si è sentito molto discutere di Covid-19, in televisione, sui giornali cartacei e online, sui social media. Molti scienziati hanno partecipato al dibattito pubblico, spesso su posizioni divergenti e contrapposte. E questo tipo di comunicazione, non univoca, secondo Ricciardi ha inciso sulla gestione della pandemia, generando confusione nei cittadini, i quali (“non scientificamente educati”) non sempre possono essere in grado di valutare criticamente il contenuto di determinati messaggi. “Se persone apparentemente autorevoli, sostengono che il virus è morto, che non si corrono più rischi, che bisogna tornare quanto prima alla normalità (anche se magari esprimono opinioni legittime da un certo punto di vista), veicolano messaggi sbagliati e ciò contribuisce senza dubbio a creare confusione”. E a generare una polarizzazione del dibattito intorno ad argomenti importanti (come l’uso di mascherine, ad esempio, o il ricorso ai tamponi). “Sarebbe necessaria, invece, una comunicazione molto più pacata e servirebbe soprattutto che le persone e gli scienziati si esprimessero soltanto su ciò che veramente conoscono. Se io, che sono un medico di sanità pubblica, un epidemiologo, cominciassi a esprimermi su quale sia la tecnica migliore per eseguire un bypass aorto-coronarico, non verrei creduto, perché in sala operatoria a fare questo tipo di operazione non ci sono mai stato”.
L’Italia e la gestione della pandemia nel futuro prossimo
Nel nostro Paese gli strumenti per contenere eventuali focolai potenzialmente esistono tutti, secondo Ricciardi, però sono estremamente differenziati di Regione in Regione. Alcune sono pronte a gestire l’affollamento dei pronto soccorso, i percorsi differenziati, hanno rafforzato i sistemi di tracciamento. Altre, invece, non hanno fatto quasi nulla da questo punto di vista, per cui nel momento in cui si avrà una circolazione del virus più o meno sparsa su tutto il territorio nazionale, ci saranno Regioni preparate, che risponderanno meglio, e altre, invece, che si troveranno incapaci di reagire.