
Foto: Adobe Stock
“La comunicazione con il paziente è molto importante. Deve essere una comunicazione chiara, che tenga conto della capacità del medico di stabilire un rapporto empatico, autentico. Noi per primi come medici, e soprattutto come psichiatri, dobbiamo credere nelle terapie che proponiamo e ispirare fiducia, trasmettere un’autentica passione per il nostro mestiere e per le relazioni con persone affette da disturbi mentali”. A parlare è Rita Roncone, professoressa di psichiatria all’università degli studi dell’Aquila, alla quale ci siamo rivolti per approfondire il tema della comunicazione tra medico e paziente in ambito psichiatrico. Come l’oncologia e la pediatria, di cui ci siamo occupati in precedenza, anche questo settore presenta proprie specificità cui accenneremo senza pretesa di esaustività, considerando l’ampiezza del tema.
LEGGI ANCHE:
- In Salute. La comunicazione tra medico e paziente
- In Salute. Oncologia: informare e comunicare (bene) con il paziente
- In Salute. Pediatria: spiegare la malattia ai più piccoli (e ai loro genitori)
Medicina di base: intercettare il disagio con una comunicazione efficace
“La popolazione che arriva dallo psichiatra – esordisce Rita Roncone – di fatto è già stata selezionata, fa un accesso a una risorsa specializzata e per questo si stima che abbia già ricevuto una diagnosi o almeno la stima di una diagnosi di un disturbo mentale”. Per questa ragione, nella medicina di base si è sempre molto lavorato per migliorare la capacità di intercettare il disagio nei pazienti. Il medico, deve essere in grado di intuire se, oltre a patologie organiche, esistano eventuali difficoltà di tipo emotivo, tenendo conto peraltro che le donne sono più propense a riferire problemi psicologici rispetto agli uomini.
A tale scopo si possono impiegare diverse tecniche, sia per acquisire informazioni, sia per sollecitare le emozioni, per fare in modo cioè che queste emergano più chiaramente, quando magari sono appena accennate. La docente spiega che per ricevere informazioni si possono applicare tecniche dirette, interpellando espressamente il paziente qualora si riescano a cogliere segnali di disagio. È molto importante in questo caso la capacità del medico di base di intercettare segni di nervosismo, di particolare tensione, tendenza alla commozione, per poi indagare se queste condizioni fanno presupporre un disturbo emotivo. Si possono adottare anche strategie indirette, attraverso le quali acquisire informazioni senza entrare subito nel vivo del problema con il paziente.
Nel colloquio con il malato è fondamentale l’ascolto attivo. “Se vogliamo veramente trasmettere empatia la prima la strategia è quella di usare il silenzio, un ascolto attento che si manifesta annuendo, incrociando lo sguardo dell'altro anche se non in maniera continuativa, rivolgendo domande di chiarimento, facendo brevi sintesi per verificare se si è capito bene, riformulando il problema. Chi è in difficoltà si aspetta prima di tutto che qualcuno presti reale ascolto e noi medici dobbiamo dare ascolto facendo attenzione sia al linguaggio verbale che a quello non verbale”. Il linguaggio non verbale assume una valenza particolare.
Quelle citate sono tutte abilità richieste soprattutto ai medici di medicina generale, dato che gli psichiatri proprio per il tipo di specializzazione scelta già conoscono e padroneggiano questi strumenti di comunicazione in modo approfondito.
La capacità del paziente psichiatrico di partecipare al colloquio
Perché la medicina sia efficace, spiegava Claudio Pagano in uno dei precedenti servizi, è necessario un flusso continuo bidirezionale di informazioni, di percezioni, che rendono il rapporto tra medico e paziente un rapporto empatico. Nella relazione terapeutica, oggi il malato è un attore fondamentale che nella maggior parte dei casi condivide le decisioni con il medico, dopo un approfondito confronto. Nel caso di un paziente con disturbi mentali, però, la comunicazione a seconda dei casi può essere condizionata dal tipo di patologia di cui soffre la persona.
Per questo lo psichiatra dovrà fare innanzitutto un attento esame dello stato mentale, sfruttando buone capacità di osservazione, spiega Rita Roncone. Analizzando per esempio come una persona con un disturbo mentale entra nell’ambulatorio medico, si ottengono di fatto già molte informazioni: l’esteriorità nella sua globalità fornisce numerose indicazioni, ovviamente senza alcun pregiudizio.
“Poi è necessario verificare il tipo di capacità che la persona ha di partecipare al colloquio. In caso per esempio di gravi crisi e agitazione psicomotoria, di fenomeni psicotici franchi e particolarmente rigogliosi, chiaramente la persona, che non ha alcuna consapevolezza di avere un disturbo mentale, non riesce a colloquiare con lo psichiatra, la maggior parte delle volte si rifiuta oppure può mostrarsi reticente”. La docente sottolinea che il cosiddetto insight condiziona molto la relazione con lo psichiatra per cui è possibile che alcune interviste psichiatriche non trovino corrispondenza nel voler dialogare. In questi casi lo specialista deve saper accettare anche lunghe pause da parte del paziente e provare a ottenere informazioni su aspetti legati alla malattia, passando attraverso argomenti che si ritengono di interesse per la persona.

Foto: Adobe Stock
La comunicazione come “strumento terapeutico”
“La comunicazione – continua Rita Roncone – non è centrale solo per i professionisti, ma lo è anche per il miglioramento della gestione dello stress nell'ambito del nucleo familiare, al cui interno ci sia una persona affetta da un disturbo mentale, o nell’ambito del gruppo risorsa cioè del gruppo di persone che si occupa dell'utente. Le strategie di comunicazione che noi impieghiamo nell'ambito di alcuni trattamenti psicosociali sono incentrate proprio sulle cosiddette skill di comunicazione che nei trattamenti psicoeducazionali integrati vengono insegnate sia ai pazienti che ai familiari o, per l’appunto, al gruppo risorsa”. Vengono dunque spiegate l’abilità di esprimere i propri sentimenti piacevoli, di fare i complimenti, l'abilità di avanzare una richiesta in maniera positiva, non in maniera minacciosa, di esprimere in modo socialmente adeguato commenti negativi o stati d'animo negativi. Questa linea – che si colloca nel filone delle cosiddette expressed emotion – si basa sul riconoscimento che il clima familiare può influire sul decorso delle malattie mentali gravi: i parenti sono sottoposti a un carico assistenziale significativo e alcuni atteggiamenti potrebbero risultare dirimenti rispetto al recupero del paziente.
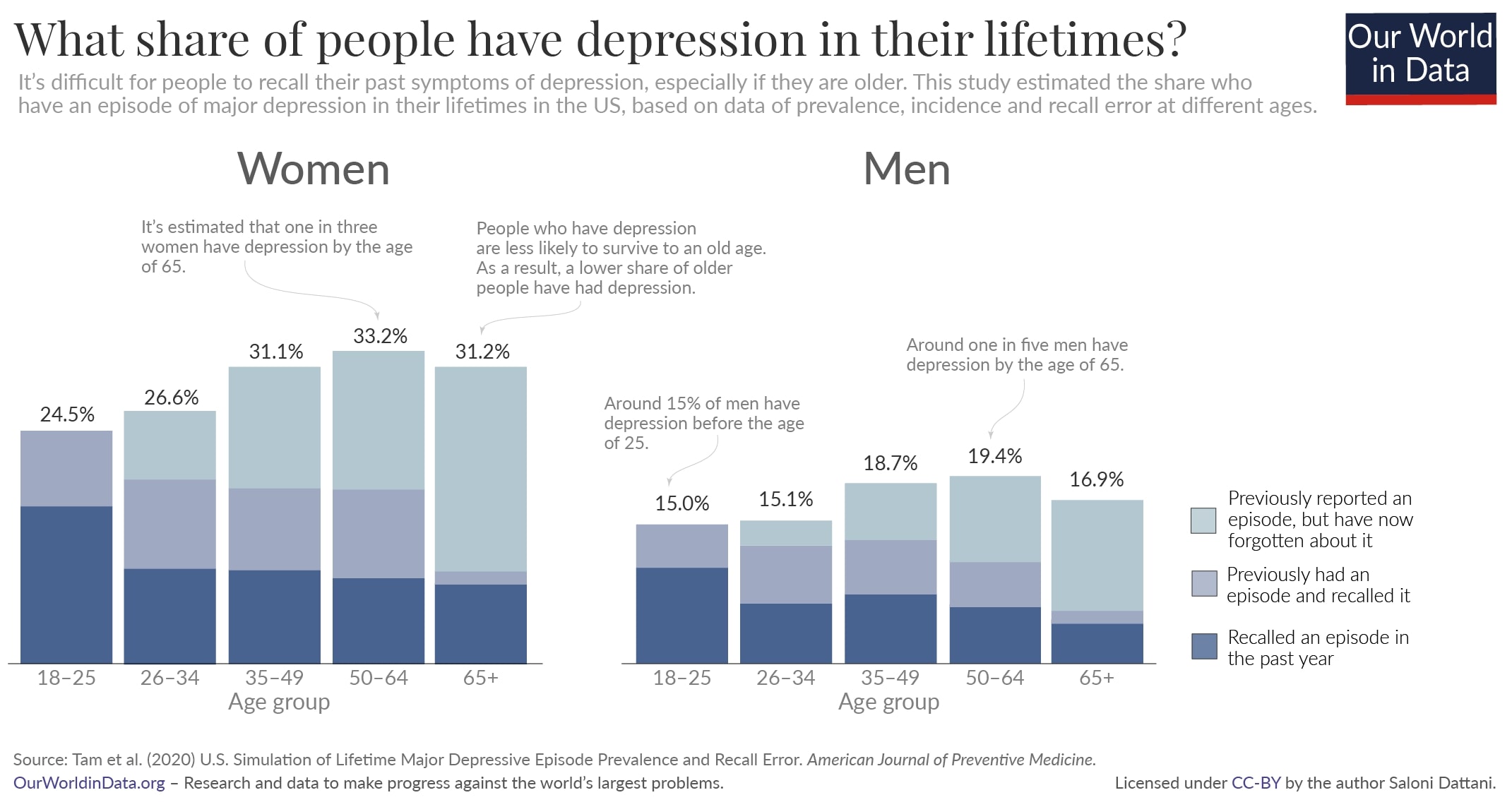
Aderenza ai trattamenti e comunicazione
Una comunicazione efficace con il paziente che soffre di disturbi mentali (ma il discorso vale in generale) si rivela cruciale anche per l’aderenza al trattamento, cioè per indurre i pazienti a seguire con scrupolo le prescrizioni del medico in termini di tempi, dosi e frequenza delle terapie prescritte. “Sono necessari messaggi chiari sull'efficacia della terapia proposta, al quale dobbiamo credere noi medici per primi. È importante spiegare bene le ragioni per cui si prescrivono determinati trattamenti ed è altrettanto importante aiutare il paziente a migliorare la comprensione della patologia di cui soffre”. Su questo si basa il consenso informato. Roncone argomenta: “In quanto specialista, io posso aiutare un paziente a comprendere per esempio che la particolare depressione dell’umore che avverte, la perdita di concentrazione, le idee suicidarie fanno parte di un quadro clinico che si può trattare secondo una medicina basata sulle evidenze e con determinati trattamenti. Per questo devo illustrare chiaramente quali sono i benefici delle terapie farmacologiche e psicoterapeutiche prescritte, ma anche gli svantaggi, gli effetti collaterali che potrebbero insorgere”.
La psichiatra evidenzia che il momento della visita è solitamente molto stressante, non solo per le persone con disturbi mentali, ma in genere per chi soffre di patologie importanti, è una situazione che viene vissuta con una certa emotività. “Per questo può tornare utile suggerire ai pazienti di scrivere le domande che possono sorgere una volta usciti dall’ambulatorio, e riproporle al colloquio successivo. Bisogna sempre essere disponibili ad ascoltare i pazienti e a discutere i trattamenti che si prescrivono”.
Secondo Roncone è fondamentale il clima di fiducia che si instaura tra medico e malato, poiché facilita a quest’ultimo anche la comunicazione di una eventuale mancata adesione al trattamento, o la difficoltà di seguire determinate terapie. In tal caso lo specialista può intervenire, rivedendo il piano terapeutico e adattandolo alle preferenze del malato che verifica direttamente se la cura è la più adatta a lui.




