In Salute. Donazione di sangue: un intervento di salute pubblica

La donazione di sangue è un atto di solidarietà sicuro e indolore che può fare la differenza nella vita di pazienti affetti da alcune malattie del sangue o che necessitano di sottoporsi a un intervento chirurgico delicato. L’Italia è uno dei paesi in cui il sangue viene considerato una risorsa che non si può vendere e comprare e in cui l’approvvigionamento si basa totalmente sulla donazione volontaria.
Per questo motivo è fondamentale che il numero dei donatori regolari di sangue intero, piastrine e plasma continui a crescere per garantire il corretto funzionamento del sistema sanitario e raggiungere l’autosufficienza per il sangue, espressione che descrive la condizione in cui si trova un paese quando dispone di una quantità di scorte di sangue adeguata per soddisfare il fabbisogno dei pazienti che necessitano di una trasfusione.
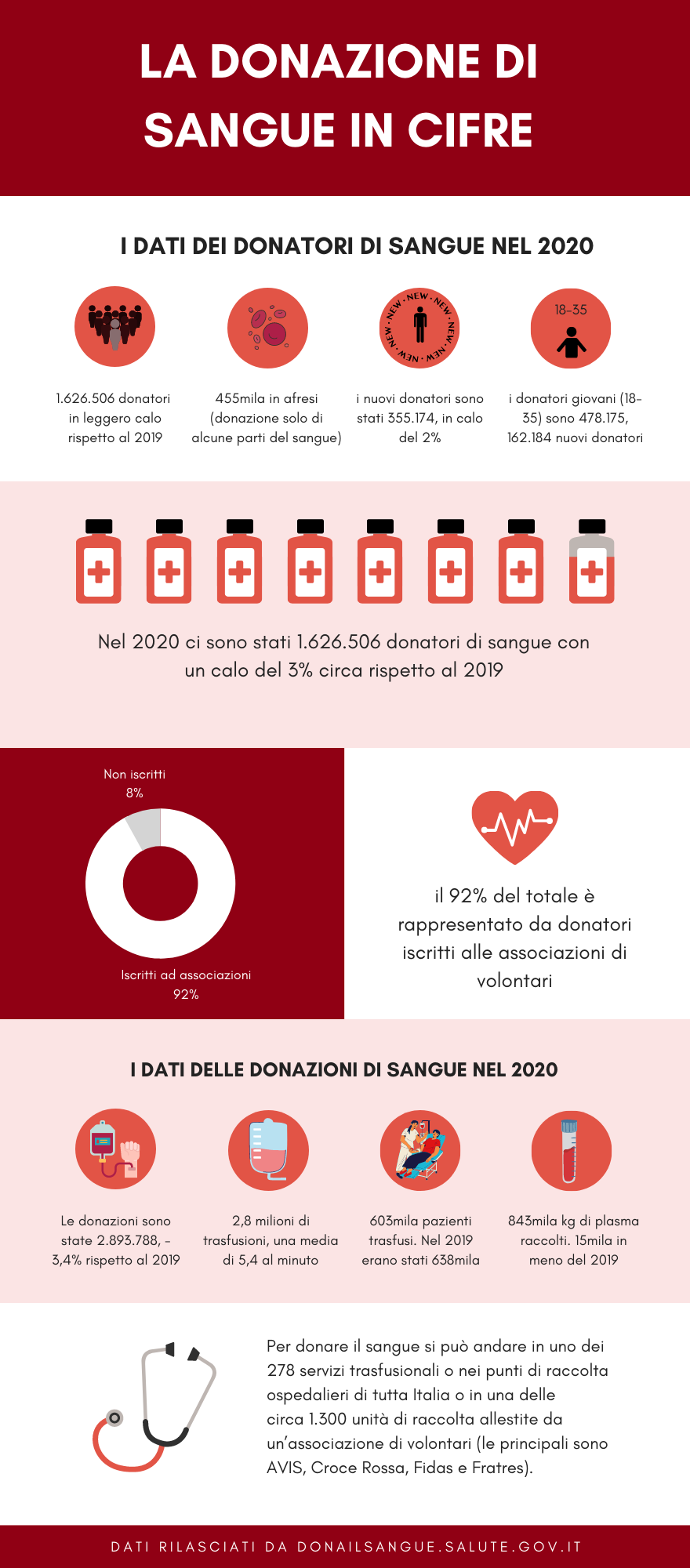
Il numero di donatori di sangue in Italia però, dopo un’impennata del 2012 quando erano stati più di un milione e settecento mila, è in continua e lenta diminuzione. Nel 2021 i donatori sono stati 1.626.506, che significa un calo di circa il 6% in soli 9 anni.
Dal punto di vista numerico non va meglio se analizziamo le donazioni effettuate. Anche in questo caso la diminuzione è costante e marcata, con un’unica eccezione del 2019, quando la curva è tornata a salire, anche se di poco. Nel 2011 le donazioni sono state oltre 3 milioni (3.186.974 per la precisione) mentre nel 2020, ultimo dato disponibile, sono state 2.893.788. Quando facciamo delle analisi su serie temporali dobbiamo però sempre tenere conto della situazione sanitaria che stiamo vivendo da più di due anni. Le statistiche in merito quindi non possono essere esaustive e solo fra qualche anno potremo capire se la tendenza ad una diminuzione così marcata sarà confermata o no. Creare una causa-effetto tra statistiche e conclusioni quindi, rischia di essere affrettato e fuorviante, di certo però i dati possono dare un’indicazione sulla strada da intraprendere.
“La trasfusione del sangue è diventata un armamentario quasi regolare della terapia medica”, spiega Vincenzo de Angelis, direttore del Centro Nazionale Sangue. “Al giorno d’oggi, il sangue è una risorsa fondamentale soprattutto per la cura degli anemici cronici; sono diversi i fattori che possono provocare anemizzazione e perdita di piastrine, si consideri infatti che una persona su cinque, oltre i 65 anni, ha bisogno di una trasfusione di sangue per uno di questi motivi.
Inoltre, il sangue viene largamente utilizzato nell’ambito delle chirurgie complesse, come la cardiochirurgia o la chirurgia delle emergenze, l'oncologia, l’oncoematologia, e la trapiantologia”.
L'intervista completa a Vincenzo De Angelis, direttore del Centro Nazionale Sangue. Servizio di Federica D'Auria. Montaggio di Barbara Paknazar
“Il sangue è composto per circa il 45% dai globuli rossi, che hanno il compito di trasportare l'ossigeno e in minima parte da altre cellule, tra cui le piastrine, che sono assolutamente indispensabili per garantire un adeguato arresto del sanguinamento”, continua De Angelis. “Ma la componente presente in maggiore quantità nel sangue è rappresentata dal plasma, una sostanza liquida dal colore giallastro che viene talvolta soprannominata “oro giallo”, perché contiene alcune proteine dal valore terapeutico fondamentale, come le albumine o le immunoglobuline.
Per questo motivo, quando si parla di autosufficienza per il sangue in un paese, non ci si riferisce soltanto alle risorse di globuli rossi e piastrine per la cura degli anemici e degli emorragici, ma anche a quelle di plasma, che viene utilizzato per produrre specifici farmaci necessari nella terapia medica. Ebbene, se oggi l’Italia può essere considerata autosufficiente per la trasfusione di globuli rossi e piastrine, lo stesso non si può dire per la disponibilità dei farmaci che derivano dal plasma”.
La vita ci mette spesso di fronte a scelte difficili, ma quando si tratta di donare, perché scegliere?#donaindoppio, alternando #sangue e #plasma.
— avisnazionale (@avisnazionale) April 9, 2022
Chiedi informa alla tua sede #Avis di riferimento o scopri di più sul sito https://t.co/cNvatAiSZK#bered ❤ #beyellow ? #beAVIS ? pic.twitter.com/uQdqHwWDwJ
Come sappiamo, gli esseri umani possono avere diversi gruppi sanguigni, ognuno dei quali può essere classificato sulla base di più di 30 sistemi antigenici. Per quanto riguarda la compatibilità trasfusionale tra due persone, i due sistemi antigenici che contano sono l’AB0 (secondo il quale si possono distinguere i gruppi sanguigni A, B, AB e 0 in base alla presenza o all’assenza degli antigeni A e B) e il sistema l’Rh (che determina se i globuli rossi di un individuo sono caratterizzati o meno da un antigene chiamato fattore Rh e che permette quindi di distinguere ulteriormente i gruppi tra A+ e A-, B+ e B-, AB+ e AB- e 0+ e 0-, dove i gruppi con Rh negativo possono donare a quelli con Rh positivo ma non viceversa). Possiamo pensare, quindi, che alcuni gruppi sanguigni siano più “preziosi” di altri, e anche che possano esserci dei problemi, in termini di reperibilità delle scorte, per quei pazienti che possono ricevere la donazione soltanto da parte di chi ha il loro stesso gruppo sanguigno.
“La compatibilità trasfusionale non è un tema di cui preoccuparsi particolarmente, al giorno d’oggi”, rassicura De Angelis, “Gli unici casi in cui può esserci qualche difficoltà nel reperire le scorte può riguardare alcuni pazienti di etnia diversa da quella caucasica che talvolta hanno gruppi sanguigni molto rari in Europa. Anche in queste situazioni, però, grazie al lavoro di alcuni centri per il sangue presenti anche in Italia e in grado di fare tipizzazioni molto accurate, si riescono a rintracciare dei donatori compatibili”.
È chiaro, quindi, che più persone scelgono di donare il sangue, più aumentano le possibilità, anche per chi possiede dei gruppi sanguigni rari, di ricevere una trasfusione da un donatore compatibile.
“Donare il sangue è molto più facile che trovare scuse per non farlo”, enfatizza De Angelis. “Basta avere più di 18 anni e meno di 65 (per quanto riguarda la prima donazione), pesare più di 50 kg ed essere in buona salute (condizione che viene accertata dal personale specializzato nella raccolta del sangue al momento della donazione). Per diventare donatori e donatrici ci si può recare in uno dei molti centri trasfusionali e punti di raccolta del sangue presenti su tutto il territorio italiano che sono elencati sul sito del Centro Nazionale Sangue oppure sulle pagine web delle principali associazioni di donatori, come AVIS, Fidas, Fratres o Croce Rossa”.
Infografica: Antonio Massariolo
Per quanto riguarda invece il tipo di donazione da effettuare, che, come abbiamo detto, può essere di sangue intero, di piastrine o di plasma, la scelta viene fatta dai medici trasfusionisti tenendo conto sia delle necessità dei pazienti che dovranno ricevere la trasfusione, sia di alcune caratteristiche del donatore o della donatrice.
“Nel caso in cui i medici del centro trasfusionale abbiano in cura dei pazienti che necessitano di una trasfusione di globuli rossi, la soluzione migliore è sottoporre il donatore a un prelievo del sangue intero. Analogamente, quando ci sono dei pazienti con leucemia acuta, neoplasie o piastrinopenie, è meglio ricorrere a una aferesi di piastrine”, spiega De Angelis.
“È anche vero, però, che ogni donatore o donatrice è predisposto maggiormente ad un tipo di donazione piuttosto che a un altro. Ad esempio, una persona di sesso maschile con un ematocrito molto alto, cioè con il 48 o il 49% di globuli rossi rispetto al totale del sangue, è un candidato ideale per poter donare il sangue intero. Al contrario, una donatrice che abbia un ematocrito del 42 o del 43%, sarà maggiormente predisposta per la donazione del plasma, che viene eseguita separando questa sostanza dal resto del sangue, che poi viene restituita al donatore. Per effettuare un’aferesi di piastrine, che avviene in modo analogo, è invece necessario che il donatore abbia almeno 200.000 piastrine nel proprio sangue”.

Infografica: Centro Nazionale Sangue
La trasfusione di sangue, come ogni intervento sanitario che può essere definito tale, è un’operazione in cui i benefici attesi sono sempre superiori ai rischi. “Il caso della donazione è molto particolare da questo punto di vista, perché il beneficio della trasfusione non è atteso per la stessa persona da cui il sangue viene raccolto”, puntualizza De Angelis. “Per questo motivo, a fronte di un beneficio quasi nullo per il donatore, bisogna ridurre al minimo i rischi che corre quest’ultimo. Siccome però lo zero in medicina non esiste, ci sono alcuni rischi associati alla donazione, come l’ematoma nel sito dell’emocoltura nel caso in cui lo specialista che effettua la donazione sbagli a prendere la vena, oppure la lipotimia, ovvero la sensazione di mancamento che si può sperimentare dopo la donazione, molto spesso legata ad una reazione vasovagale più che alla perdita dei liquidi.
Questi effetti collaterali, per quanto non siano gravi, vengono sempre registrati nell’ottica della cosiddetta emovigilanza e, tutto sommato, possono essere prevenuti con facilità: dopo la donazione, ad esempio, basta restare seduti per una decina di minuti, mangiare qualcosa (anche prima della donazione non è necessario il digiuno, basta una colazione leggera) e poi non affaticarsi per il resto della giornata”.
Per quanto riguarda invece i pericoli associati alla trasfusione del sangue e di cui tenere conto per la sicurezza di chi riceve la donazione, il dottor De Angelis precisa che, anche in questo caso, i rischi sono molto bassi e interessano soprattutto i pazienti anziani. “Una volta si temevano particolarmente i rischi infettivi, legati all’epatite o all’HIV. Oggi, grazie alle avanzate tecniche diagnostiche che si applicano al sangue, questi rischi sono diventati rarissimi.
Gli eventi avversi più probabili sono quelli legati al sovraccarico circolatorio, specialmente nei pazienti anziani, e all’errore umano, che accade quando viene trasfuso il sangue al paziente sbagliato. In questi casi, l’incompatibilità tra gruppi sanguigni potrebbe essere fatale. Purtroppo, l’errore umano è impossibile da prevedere in medicina e può verificarsi anche in un sistema sanitario efficiente come quello italiano”.

Infografica: Centro Nazionale Sangue
Infine, è bene ricordare che la donazione di sangue non è solo un modo per fare la differenza nella vita di un’altra persona, ma anche per contribuire, nel nostro piccolo, alla salute collettiva e al funzionamento del sistema sanitario nazionale.
“I cittadini pagano le tasse e si aspettano che il governo restituisca loro, in cambio, alcuni servizi, come i trasporti, la scuola, la sanità” osserva De Angelis. “Ebbene, il governo non può comprare il sangue, perché il sangue non si compera, si dona.
Per questo motivo, perché venga garantito il nostro diritto di ricevere il sangue, è necessario anche donarlo, altrimenti i centri trasfusionali ospedalieri non potrebbero funzionare. Per far sì che le scorte di globuli rossi, piastrine e plasma arrivino negli ospedali, l’unica opzione è donare il sangue. Non esistono alternative.
Infine, teniamo conto che la donazione di sangue dà al donatore la possibilità di monitorare periodicamente il proprio stato di salute tramite le indagini di laboratorio a cui viene sottoposto al centro trasfusionale al momento del prelievo. Inoltre, lo stile di vita sano che è necessario seguire per chi dona regolarmente il sangue, è vantaggioso anche per la propria salute. Insomma, la donazione di sangue è, di fatto, un intervento di salute pubblica: doniamo non solo per fare del bene a chi riceve, ma anche a noi stessi”.