In Salute. Carcinoma della mammella: un tumore sempre più diffuso ma meno letale

Il tumore della mammella è la tipologia di carcinoma più diffuso nella popolazione femminile mondiale. Non si tratta però di una malattia di genere perché, seppur in percentuale drasticamente inferiore, anche gli uomini possono ammalarsi. Si tratta di una patologia in forte ascesa, infatti ogni anno ci sono circa 55 mila nuovi casi, ma che allo stesso tempo vede anche una diminuzione della mortalità, grazie alla diagnosi sempre più precoce, alle campagne di screening e di sensibilizzazione, e alle innovazioni nel campo.
Il tumore al seno o alla mammella è una patologia oncologica dovuta alla moltiplicazione di alcune cellule della ghiandola mammaria che diventano maligne. Si tratta di una tipologia di tumore che non è in grado di portare al decesso, ma avendo una potenzialità metastatica può portare alla comparsa di altre masse tumorali in punti diversi dell’organismo. Per questo motivo è importante individuare il carcinoma nelle sue fasi precoci, ovvero prima che abbia potuto dare lesioni metastatiche a distanza.
“Esistono più tipologie di carcinoma della mammella”, spiega il direttore della senologia dell’ospedale Bellaria di Bologna Gianni Saguatti. Per prima cosa sono categorizzati a seconda della porzione del lobo mammario in cui la neoplasia si sviluppa, ma la differenza più grande sta nella capacità di sviluppare metastasi. Esistono quindi due forme: quella in situ, che indica un carcinoma che non è ancora in grado di sviluppare metastasi, e quella infiltrante o invasiva, che si ha quando il carcinoma ha la capacità di infiltrare i tessuti circostanti, di andare in circolo nell’organismo e quindi di sviluppare metastasi.
Il carcinoma in situ può essere considerato la forma precoce della tipologia invasiva, ma non è certa in ogni occasione l’evoluzione verso la forma infiltrante.
Intervista al direttore di Senologia dell'ospedale Bellaria di Bologna, Gianni Saguatti. Servizio e montaggio di Elisa Speronello
La diagnosi può arrivare per strade diverse. “Fortunatamente esistono sul territorio nazionale molti programmi di screening mammografico”, afferma Saguatti, in questo modo molte donne in una certa fascia d’età vengono invitate a sottoporsi alla mammografia con una cadenza regolare, tutto questo in assenza di sintomi. “Questo è un patrimonio della sanità pubblica italiana, che purtroppo non ha ancora avuto uno sviluppo pieno sul territorio nazionale, con forti differenze tra regioni, e tra nord e sud”, continua il direttore Gianni Saguatti. Lo screening diventa quindi un modo per arrivare alla diagnosi fondamentale perché permette di accorgersi della presenza del carcinoma prima della comparsa dei sintomi.
L'autopalpazione è uno delle altre modalità per accorgersi della patologia oncologica già nelle sue prime fasi perché permette di sentire con le dita la presenza di noduli e anomalie. Infatti nella maggioranza dei casi il tumore al seno esordisce con un nodulo che risulta duro alla palpazione e che non origina dolore. In generale ogni nodulo che compare dopo i trent’anni va considerato dubbio e vanno eseguiti alcuni esami specifici. Un altro sintomo che deve far suonare un campanello d’allarme è l’introflessione del tessuto cutaneo o del capezzolo, come anche la secrezione ematica o sierosa dal capezzolo, e ingrossamento di un linfonodo ascellare.
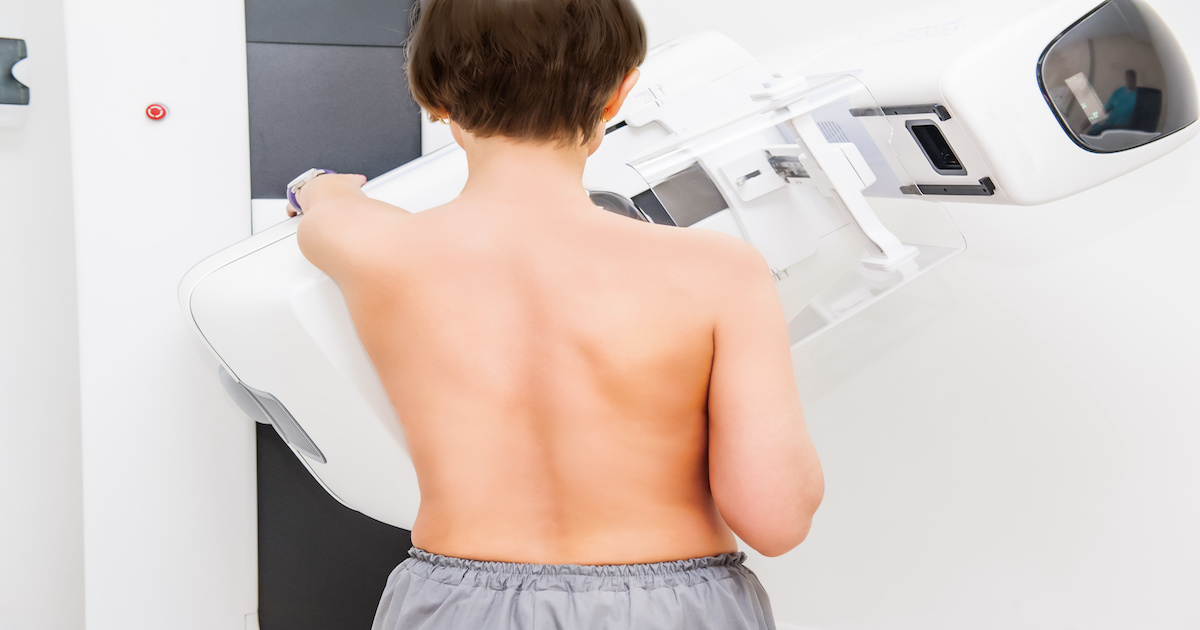
La mammografia è l’esame strumentale che è attualmente più efficace per diagnosticare il carcinoma precocemente, perché permette di studiare la struttura della ghiandola mammaria. Si tratta di un esame semplice e non doloroso. In fase di approfondimento si possono effettuare altri esami, l’ecografia, per esempio, da effettuare su un nodulo, o lesione, già individuato con la mammografia.
Successivamente, quando esiste il sospetto della presenza di un tumore alla mammella, si procede con altre indagini di tipo citologico e istologico, cioè prelievi di una quantità di cellule della lesione sospetta, o dei frammenti di tessuto. L’esame citologico, noto anche come agoaspirato, consiste nel prelievo di alcune cellule dalla lesione. Si tratta di una procedura che in questi ultimi anni sta lasciando spazio in favore della biopsia, vale a dire un prelievo istologico. La biopsia, spiega Gianni Saguatti, “non è dolorosa, avviene con anestesia locale e in alcuni istanti ci permette di raccogliere alcuni frustoli di tessuto che, attraverso lo studio dei colleghi anatomopatologi, ci porterà alla diagnosi.
Nel corso degli anni, quindi, l’approccio e la cura del tumore al seno sono mutati, sia a livello degli esami strumentali, sia al saper riunire e orchestrare le diverse tipologie di medici che si trovano ad operare attorno al paziente. “La senologia” spiega Saguatti, “forse prima di altre discipline della medicina ha appreso quanto sia fondamentale, produttivo ed efficace lavorare in team”. I moderni percorsi, che vengono definiti “diagnostico- terapeutico-assistenziali”, si avvalgono di un team composto da medici di ambiti diversi, con competenze diverse. “Già il tecnico di radiologia che esegue la mammografia è per noi una figura assolutamente centrale” continua Gianni Saguatti, “i tecnici devono essere preparati perché la qualità della mammografia è fondamentale”. Nel team ci sono naturalmente i radiologi, un anatomopatologo, poi per la fase del trattamento ci sono i chirurghi, gli oncologi e radioterapisti, mentre per la fase della riabilitazione ci sono i fisiatri, gli psico-oncologi, i nutrizionisti.
Per quanto riguarda le terapie possibili in caso di tumore al seno, nella maggioranza dei casi si procede con l’asportazione dei tessuti malati, seguito dalla chemioterapia o radioterapia. La chirurgia è l’arma più efficace di cui si dispone perché consente di togliere il tumore e quindi di impedirne le metastasi. A questo riguardo Saguatti sottolinea che gli interventi chirurgici sono sempre più conservativi, infatti si è ridotta negli anni la quantità di tessuto mammario che viene esportata: “dall’epoca delle mastectomie siamo passati alle quadrantectomie, cioè all’asportazione solo di una porzione della mammella, o addirittura alle nodulectomie”. In passato, oltre a rimuovere completamente la ghiandola mammaria (mastectomia) si procedeva all’asportazione dei linfonodi ascellari, mentre attualmente si studia prima il “linfonodo sentinella”, cioè quello che si trova più prossimo alla lesione per scoprire se effettivamente sono coinvolti nella neoplasia; se il linfonodo sentinella risulta sano, non si toccano gli altri, se è compromesso, si procede all’asportazione di tutti i linfonodi ascellari.

Per quanto riguarda poi la fase successiva all’asportazione, se il quadro clinico lo richiede si procede con la chemioterapia o con la radioterapia. La chemioterapia ha l’obiettivo di distruggere, con un’attività tossica selettiva, le cellule tumorali ancora presenti nei tessuti, mentre la radioterapia, usata generalmente dopo la chirurgia conservativa e in caso di carcinomi in situ, viene usata quando c’è il pericolo che nel tessuto mammario residuo ci siano delle cellule tumorali non ancora visibili che possano dare origine a delle recidive. Anche in questo ambito però, ci sono state delle innovazioni. Se dallo studio della massa tumorale asportata viene rivelata una sensibilità agli ormoni, si procede con delle terapie ormonali.
Quello che invece rimane ancora un po’ nebuloso è l’individuazione dei fattori di rischio. “Non abbiamo elementi che ci possano orientare in modo preciso” spiega il direttore Saguatti “ma ci sono alcune valutazioni generiche che possiamo fare”. Vista l’incidenza preponderante l’essere donna è un fattore di rischio; l’età rappresenta un altro fattore di rischio. Anche avere già avuto un tumore mammario determina un lieve incremento di rischio per la restante parte della vita; e poi ci sono le abitudini alimentari e gli stili di vita.
Invece l’avere avuto figli risulta un elemento di protezione rispetto al rischio di carcinoma, e anche l’aver allattato è in qualche modo protettivo, “ma questo non significa una garanzia per la patologia per le donne che hanno avuto figli e hanno allattato” puntualizza il direttore.
Per quanto riguarda il follow-up, quindi i controlli da fare dopo le cure, ovviamente variano di caso in caso, ma generalmente si tratta di una visita clinica di controllo annuale. gli altri controlli sono a discrezione del medico e del quadro clinico del paziente.