Il "fungo nero" associato a Covid-19 spaventa l'India
Negli ultimi mesi, l’India è andata incontro a una drammatica recrudescenza della pandemia. Dopo una prima ondata che ha avuto il suo culmine a metà dello scorso settembre, con livelli di diffusione e mortalità abbastanza contenuti – tanto che a inizio anno, grazie anche alle vaccinazioni, si riteneva che la situazione fosse ormai sotto controllo –, da metà aprile l’andamento del contagio ha iniziato a essere esponenziale. Si contavano allora circa 400.000 casi al giorno e più di 4.000 morti, un andamento, questo, sicuramente sottostimato. Dall’inizio dello scorso mese, la situazione inizia lentamente a cambiare: stando a quanto riportato da Our World in Data, se all’8 maggio i nuovi casi giornalieri sono 391.232, il 15 giugno se ne contano invece 77.719. Diverso l’andamento della mortalità: se infatti dal 23 maggio al 9 giugno c’è stata una diminuzione dei decessi, che sono scesi da 4.190 a 2.530 giornalieri, dall’inizio di questo mese si assiste nuovamente a una risalita con un picco di 3.720 morti il 15 giugno e a un nuovo calo negli ultimi giorni. A preoccupare le autorità sanitarie indiane nelle ultime settimane, è anche un significativo aumento nel Paese dei casi di mucormicosi, o “fungo nero”, un’infezione che ha un tasso di mortalità di circa il 50% e sta colpendo in modo particolare i pazienti che contraggono Covid-19. La situazione è tale da spingere alcuni Stati indiani a dichiarare la malattia un’epidemia.
“La mucormicosi – spiega Anna Belloni Fortina, direttrice della scuola di specializzazione in Dermatologia e venereologia dell’università di Padova e direttrice del Centro regionale di dermatologia pediatrica e genodermatosi – è un’infezione sistemica che viene indotta dal contatto con una muffa del genere Mucor, presente nell’ambiente, nel suolo, nelle piante, nei vegetali in stato di degradazione che vanno a marcire, ma anche nei prodotti da forno come il pane quando viene lasciato a lungo in sacchetti di plastica: sono le muffe nere che vediamo sui cibi. Viene utilizzata anche nella produzione dei formaggi. Sono muffe che hanno la capacità di proliferare a temperature intorno ai 25-30 gradi. Ce ne sono di vari sottotipi, e una in particolare riesce a sopravvivere anche alla temperatura di 37 gradi, in cui normalmente altre sottospecie non riescono a sopravvivere. Normalmente, dunque, questo tipo di muffa non è patogena per l’uomo, è un microrganismo presente nell’ambiente, che non crea problemi”.
Intervista completa ad Anna Belloni Fortina. Servizio di Monica Panetto, montaggio di Barbara Paknazar
Esistono però dei fattori di rischio che rendono alcuni individui suscettibili alla malattia: “Non è una patologia che colpisce una persona in condizioni normali, perché il sistema immunitario è in grado di reagire nei confronti di queste invasioni fungine. Le persone che non sono in grado di debellare queste infezioni sono i soggetti con un sistema immunitario alterato, gli immunodepressi, gli immunocompromessi. La popolazione dei trapiantati d’organo, per esempio, che è in terapia immunosoppressiva costante proprio per evitare il rigetto dell’organo, è particolarmente a rischio per queste infezioni”. E il diabete è un ulteriore fattore di rischio per la mucormicosi. In questi casi, quando le ife raggiungono sedi come le mucose nasali, riescono ad attecchire e a diventare patogene: l’invasione vascolare da parte delle ife infatti porta a una necrosi tissutale che può interessare il setto nasale, il palato, le ossa periorbitarie o i seni, fino a raggiungere anche il cervello, e richiedere l’intervento chirurgico. “Queste invasioni fungine partono dal naso, vanno alla regione retro-orbitaria, dunque anche alla regione oculare fino ad arrivare al cervello. Questa forma, che è la rino-oculo-cranica, è estremamente letale. Poi esistono anche altre forme altrettanto pericolose che possono invadere invece il tratto gastro-enterico”.
Si tratta di una malattia non facile da diagnosticare, continua la docente: “Si manifesta all’interno della mucosa nasale e non viene percepita molto dal paziente che non ha sintomi specifici. Comincia a farsi notare quando dà già dei sintomi importanti a livello sistemico, cerebrale, polmonare (c'è anche questa forma, infatti), perché a quel punto si può assistere a un aumento della febbre, ci possono essere sintomi nasali, come perdita di liquidi o muco, sintomi cerebrali ancora più importanti, sintomi respiratori o gastrointestinali”. Anche l’esame microscopico non aiuta molto, mentre le radiografie rilevano l’infezione solo quando è ormai invasiva. “L’importante, dunque, è procedere con una valutazione delle fosse nasali o del palato, perché in questo caso si vedono delle aree nere, dove è avvenuta l’invasione fungina”.
Sebbene non si tratti di una patologia molto diffusa, negli ultimi 20 anni, si è assistito a una recrudescenza della mucormicosi in tutto il mondo, specie nei Paesi in via di sviluppo, tra cui l’India. Qui, in particolare, l’aumento nell’incidenza della malattia è attributo principalmente a una continua crescita della popolazione con diabete non controllato, uno dei principali fattori di rischio per questa patologia nei Paesi a basso reddito: l’India, infatti, è al secondo posto a livello mondiale quanto a numero di pazienti diabetici con più di 65 milioni di casi, dei quali il 70% sono casi di diabete incontrollato. Secondo l'Organizzazione Mondiale della Sanità, il 2% di tutti i decessi in India sono dovuti proprio al diabete, che peraltro comporta il rischio di un decorso molto grave di Covid-19 ed è associato a una maggiore mortalità in ospedale.
I fattori ambientali, come il clima umido tropicale e sub-tropicale e le alte temperature nella maggior parte del Paese, forniscono poi condizioni ottimali per la sopravvivenza di questi funghi, e forse contribuiscono alla prevalenza della patologia. Una pubblicazione più recente, apparsa quest’anno su Microorganisms, riprendendo e integrando gli studi precedenti, conferma la tendenza all’aumento della malattia in India negli ultimi anni e sottolinea che, sebbene l'esatta incidenza della mucormicosi nel Paese sia sconosciuta, per la mancanza di studi di popolazione, la prevalenza stimata è di circa 70 volte superiore rispetto ai dati globali.
“Nell’ultimo anno sembra che la frequenza dell’infezione fungina sia raddoppiata nella popolazione indiana. Questo, stando anche ai dati della letteratura, è dovuto sicuramente alla pandemia da Covid-19 che ha gravato su una popolazione già a rischio, dato che nel Paese la presenza del diabete, per esempio, sembra in estremo aumento”. Uno studio, pubblicato su Emerging Infectious Disease pochi giorni fa, indaga l’associazione tra mucormicosi e Covid-19 e riporta alcuni dati in merito. Nel periodo compreso tra settembre e dicembre 2020, scrivono gli autori, su 287 pazienti affetti da “fungo nero”, in 16 centri che hanno partecipato all’indagine, 187 avevano contratto l’infezione da Sars-CoV-2 (il 65,2%). Tra i pazienti Covid ospedalizzati la prevalenza era dello 0,27%. Rispetto allo stesso periodo del 2019, gli scienziati hanno rilevato un aumento della mucormicosi di 2,1 volte. La malattia più comune tra i pazienti con fungo nero (sia che fossero affetti da Covid-19 o meno) era il diabete mellito non controllato, mentre nel 32,6% dei casi, Covid-19 era l’unica comorbidità. Secondo i ricercatori, l'ipossiemia legata a Covid-19 e l'uso improprio di glucocorticoidi, erano entrambi associati alla mucocorticosi nei pazienti con infezione da Sars-CoV-2. Il tasso di mortalità per fungo nero a 12 settimane era del 45,7%, sia nei pazienti affetti da Covid-19 che in quelli che invece non presentavano la malattia. L'età, il coinvolgimento rino-orbitale-cerebrale e il ricovero in unità di cura intensiva sono stati associati a tassi di mortalità più elevati. Gli scienziati concludono, dunque, che la pandemia Covid-19 ha portato a un aumento dei casi di mucormicosi in India, in parte a causa dell'uso inappropriato di glucocorticoidi. Osservano, inoltre, che il numero di casi di mucormicosi non correlati a Covid-19 non differiva di molto nei due periodi considerati (112 casi nel 2019 contro 92 casi nel 2020), attribuendo pertanto l'aumento nel 2020 principalmente all’associazione con Covid-19.
Oltre a quello citato, altri studi prendono in esame la relazione tra Covid-19 e mucocorticosi e concordano sul ruolo che possono svolgere nello sviluppo della malattia condizioni cliniche preesistenti come il diabete e l’impiego di farmaci steroidei e di antibiotici. In proposito spiega Anna Belloni Fortina: “C’è un uso scorretto, un iperutilizzo di cortisone, di glucocorticoidi, che determinano da una parte una riduzione della risposta immunitaria, e dell’altra una forma di diabete farmacologico indotto proprio dalla terapia e, quindi, un aumento della possibilità di contrarre questa malattia opportunistica. La maggior parte dei soggetti con mucormicosi, poi, sono soggetti ospedalizzati, e l’ambiente ospedaliero facilita la trasmissione dell’infezione”. La docente fa riferimento, in particolare, alle macchine per l’aria condizionata dove questo tipo di muffe possono proliferare, trasferendosi poi nell’aria e dunque sulla cute delle persone, causando la patologia nei soggetti compromessi.
“Covid-19 poi, indipendentemente dalla terapia adottata, facilita ulteriormente l’insorgere di questo tipo di infezione proprio perché – per i meccanismi che ne stanno alla base, come la tempesta citochinica – determina un’immunodepressione nel soggetto”. Rendendolo dunque più suscettibile. “Tutto questo spiega perché in India ci sia stato un incremento di due volte rispetto all’anno precedente di questa infezione da fungo nero, che è letale. La mortalità va dal 30% all’80%, ma in situazioni di difficoltà nella gestione del paziente, nelle terapie, ovviamente diventa letale”.
La terapia ideale per questo tipo di infezione fungina è l’amfotericina B. “Il problema è che in India in, questo periodo, è difficile reperire questo tipo di farmaco - sottolinea la docente - e dunque vengono utilizzati anche altri antifungini. Tutti i farmaci antifungini efficaci in questa patologia, però, sono estremamente costosi e difficili da reperire nei Paesi con difficoltà economiche. È stato utilizzato anche l’itraconazolo che, tuttavia, non è efficace alle dosi normalmente consigliate, ma a un dosaggio tre volte superiore, e proprio per questo motivo è aumentata così tanto la mortalità da mucormicosi”. Intanto, a fronte di questa situazione, il governo si sta impegnando ad aumentare le importazioni di amfotericina B – 200.000 dosi sono già state consegnate da Gilead Science a fine maggio – e la produzione interna del farmaco, ma a questo scopo saranno necessarie diverse settimane o mesi.
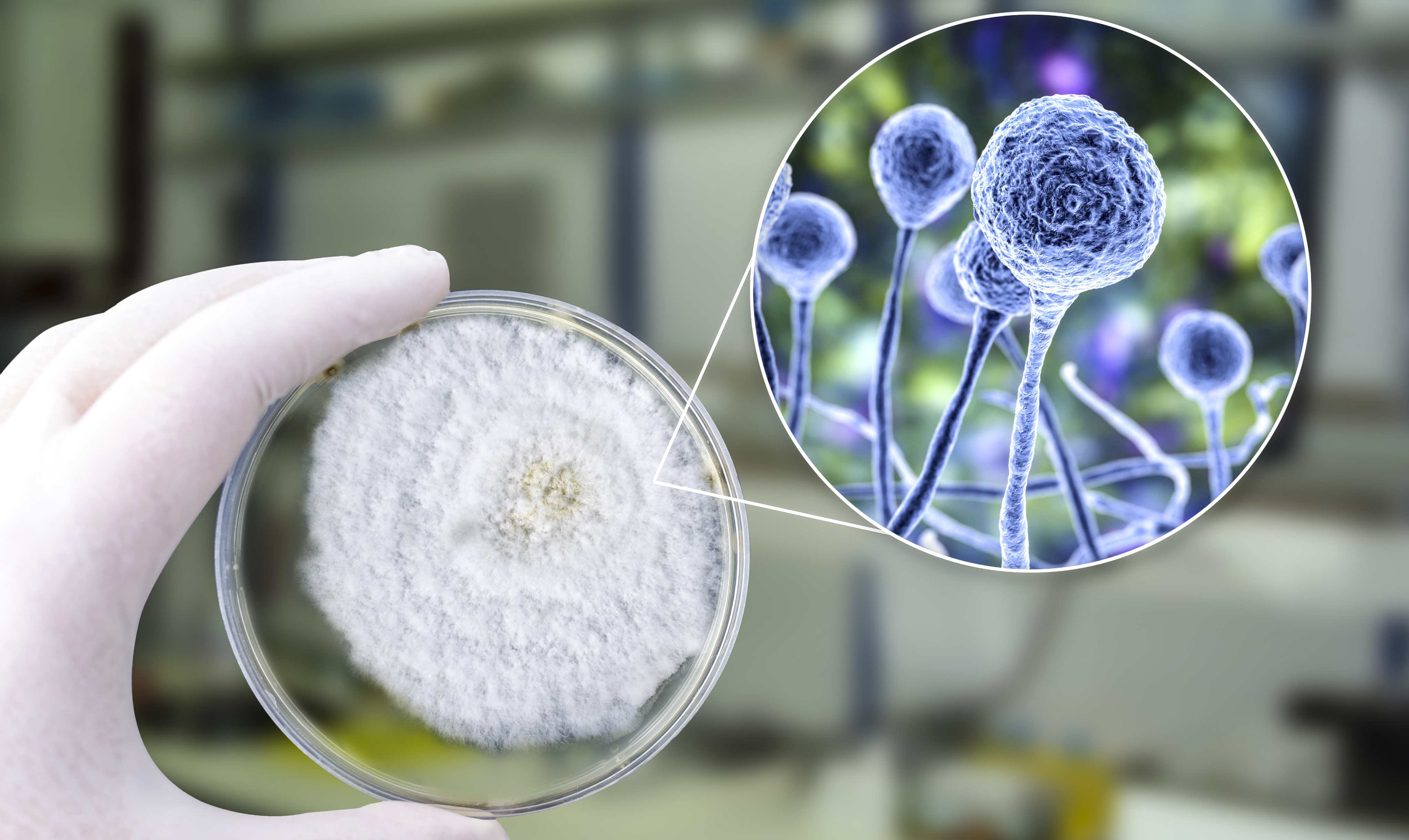
Fungo Mucor, noto anche come fungo nero
Nel frattempo, secondo alcuni, potrebbero essere impiegate anche altre misure per arginare la diffusione di mucormicosi associata a Covid-19. Innanzitutto, osserva un gruppo di ricercatori sul Journal of Infection, dovrebbero essere adottate misure non farmacologiche per ridurre il rischio di trasmissione dell’infezione da Sars-CoV-2, come l’uso di mascherine e il distanziamento sociale. Diversi Stati in India hanno imposto il lockdown, e questo sta aiutando a ridurre la diffusione di Covid-19. Ovviamente la vaccinazione è fondamentale.
Il ministero della Sanità indiano inoltre, secondo quando riportano gli autori, ha recentemente pubblicato delle linee guida per la gestione appropriata della mucormicosi. I corticosteroidi, per esempio, dovrebbero essere usati solo nelle situazioni in cui c'è evidenza della loro efficacia, e solo alle dosi e per la durata raccomandate. I livelli di glucosio nel sangue devono essere attentamente monitorati e controllati, specie nei pazienti diabetici o che stanno ricevendo corticosteroidi, mentre gli antibiotici dovrebbero essere impiegati solo quando si sospettano infezioni batteriche.
Ancora, secondo gli scienziati è fondamentale educare gli operatori sanitari e la popolazione sui sintomi della mucormicosi, dato che un trattamento chirurgico precoce e una adeguata terapia antimicotica – nel caso specifico amfotericina B di cui gli ospedali dovrebbero possedere scorte – migliorano gli esiti della malattia. “L'uso eccessivo di corticosteroidi e antibiotici – concludono – può essere stato un tentativo di evitare i ricoveri a causa della carenza di letti d'ospedale e di ossigeno. Dovrebbero essere considerate restrizioni più severe nella vendita da banco di corticosteroidi e antibiotici. Le restrizioni sono state emesse per l'idrossiclorochina nel marzo 2020, e ciò ha contribuito a ridurne le vendite durante la prima ondata pandemica”.









